为什么很多传染病有对应的疫苗,却一直无法消灭?新冠会像它们一样吗?
文|徐子铭
虽然大多数新冠疫苗还没有正式上市,但全人类都对这些「魔弹」寄予厚望,将它们当作彻底打败新冠病毒的利器。
坊间有一种观点,认为只要疫苗面世,新冠病毒就会望风披靡,迅速被人类消灭。同时,网上也常常有这样的疑问:疫苗不是已经出来了吗,怎么疫情还没有控制住?
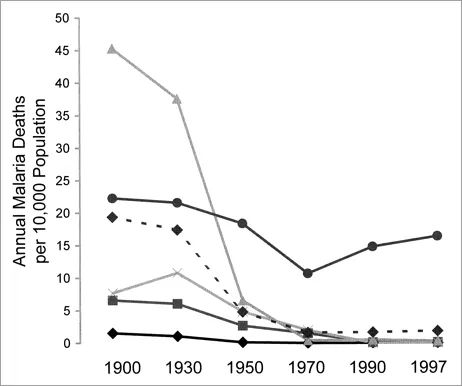
但实际上,有史以来,人类确认已彻底消灭的传染病只有两个:天花和牛瘟(rinderpest)。即使那些公众以为早就「扫进历史垃圾堆」的传染病,比如脊髓灰质炎、结核、麻疹、白喉、乙脑、风疹、百日咳……也还活跃在地球某些角落,而它们大多也有疫苗。
这样看来,传染病「有疫苗而灭不掉」才是常态,「疫苗一到就所向披靡」反而是个案。这不是由于疫苗效果不好,而是由于成本和条件限制、未能公平分配,以及人类复杂的社会生态。
新冠疫苗会掉进这个陷阱吗?
稳亏不赚吗?为疫苗算一笔账
大多数中低收入国家没有自发的疫苗市场。很多国家的「药监局」缺乏审批疫苗产品的能力,甚至根本没这个部门。这些地区也往往缺乏冷链运输和存储条件,缺乏能处理和接种疫苗的人力,缺乏民众对疫苗接种的认可。
这么看来,在中低收入国家打疫苗似乎是一项「稳赔不赚」的生意。
真是这样吗?疫苗究竟有多值,或者多不值?要想增加一种全民疫苗,需要增加多少钱?
让我们以埃博拉为例,来算一笔账。埃博拉疫苗需要零下 60 至 80 度的超低温冷链运输,是成本最高的疫苗之一。
根据 WHO 在 2016 年的一项估计,在非洲一个地区发放 31094 剂埃博拉病毒疫苗,疫苗本身的成本约 83 万美元,接种的人力物力成本约 43 万美元,冷链运输的成本约 100 万美元(需要现铺设),租用场地和组织接种的成本约 63 万 —— 加起来约 338 万美元,不考虑研发费用的话,平均每一剂的成本 135.9 美元。
如果按照这个成本,给西非各国 3.67 亿人每人一剂,需要接近 500 亿美元。不过实际上,靠疫苗控制住埃博拉所需的成本远远少于这个数字。在每个国家,疫苗可以先借助百万美元量级的资金,优先供给医护人员及疫情最严重的地区,再视情况决定是否推广。
目前,已经打过埃博拉疫苗的人数不到 40 万,另有 50 万剂的储备库正在建设之中。
传统的成本-收益决策机制通常只考虑商业利益。显然,没有哪个低收入国家能够独立支撑起足够回本的市场。因此,发现埃博拉病毒的前三十几年,这个领域在全球都属于冷门中的冷门,几乎没有项目,也没有经费。
直到 2014 年西非埃博拉疫情暴发,国际社会才扭转思维,发现埃博拉疫苗的主要回报并不是来自市场。
世界银行估计,2014 到 2015 年,西非各国由于疫情损失的经济总量可达 38-326 亿美元。
在西非,一个完全康复的埃博拉患者带来的社会成本在 480 美元至 912 美元之间。而一个未幸存者在 5929 美元至 18929 美元之间,是年人均 GDP 的几倍到几十倍。若疫苗接种未能从 2016 年开始介入,疾病传播到经济更发达的国家,每个病例的带来的损失势必更多。
与可能达到万亿量级的全球「黑天鹅事件」相比,国际社会陆续向埃博拉疫苗投入的数十亿美元堪称物超所值。就是这么贵的疫苗,也没有让全世界亏损。
如果把健康看作商品,那么世界上最缺医少药、生活在疾病横行环境中的人,恰恰也是最价格敏感的消费者 —— 穷人。
在很多情况下,卫生服务哪怕只是象征性地收一点点钱,接受诊疗服务的穷人也可能会大为减少。许多人宁可因为治疗不及时而死在家中,或者依靠「大神」、自己在家配药,也不会采用更靠谱但收钱的卫生保健手段。
在巴布亚新几内亚,母婴诊所一旦收费,孕妇的首诊率就下降了 30%。在布基纳法索的一个省,当部分医院开始收费后,这些医院的就诊频次减少了 15.4%,而免费医院的就诊频次升高了 30.5%。在肯尼亚农村,当医院开始收费,大量的人改去药房。
这种现象极少在发达国家、在非贫困人群中出现。
因此,在健康领域,通过多边机制和国际援助等外力来保障基本的分配公平依然重要。虽然这些方式常常因为目标不明确、效率不高、资金去向不透明等原因受到批评,但假如没有它们,世界上很多地方就根本不会存在基本卫生服务。区域性的流行病可能会因为脱离控制而迅速传遍全球,欠发达地区则可能长期被一些可防可治的疾病拖累,无法获得发展的机会。
面对埃博拉,人类差点作出极为错误的决策。好在随着国际组织的经费刺激,几种埃博拉疫苗很快研发成功并接种到疫情最严重的地区,及时遏止了这个可能会养虎遗患的风波。
一些其他疾病就没这么幸运了。
分配公平,甲流的教训
在疾病大流行中,疫苗因为生产和采购垄断,没有在富国和穷国之间公平分配,导致过严重的防疫和外交后果。
就在十年前,甲流疫情和疫苗的态势,与现在的新冠有非常接近之处。
2009 年,这种新的甲型 H1N1 流感病毒第一次席卷全球。在疫情早期看来,它的传染性很强,序列也不同于季节性的甲型 H1N1 流感病毒,而跟导致 1918 年西班牙大流感的病毒很接近。
对付这种快速传播的病毒,疫苗是不二之选。但就是因为这件事,全球各国吵成一团。
如我们所知,流感疫苗的免疫保护期并不长,一般只有一年,甲流疫苗也不例外。每年 2 月,WHO 会通过专家会议,根据前一年的监测,推断当年北半球的秋冬季节哪种流感毒株可能会来,并把毒株给到疫苗厂商。
每年的流感疫苗都使用相对成熟的基本技术,只是需要把毒株替换一下,一般不用进行完整的临床试验。因此,甲流疫苗的研发比其他疫苗更容易。到 2009 年秋天,全球各国的甲流疫苗就已经陆续面世了。
当时,全球已经数十年没有出现大流行病,国际法和贸易领域都缺乏在应急条件下保障疫苗公平可及的解决框架,发达国家迅速把全球几乎所有的甲流疫苗产能抢订一空。
WHO 和联合国成功推动发达国家和厂商捐赠一部分疫苗给发展中国家,但由于没有提前安排产能,很多承诺都推迟了,或者没能兑现。美国在当年九月承诺将购买的疫苗的 10%捐赠给 WHO,但过了一个月,就因为产能实在短缺而不得不反悔了。加拿大和澳大利亚也由于同样的原因,选择在出口前优先保障国内需求。
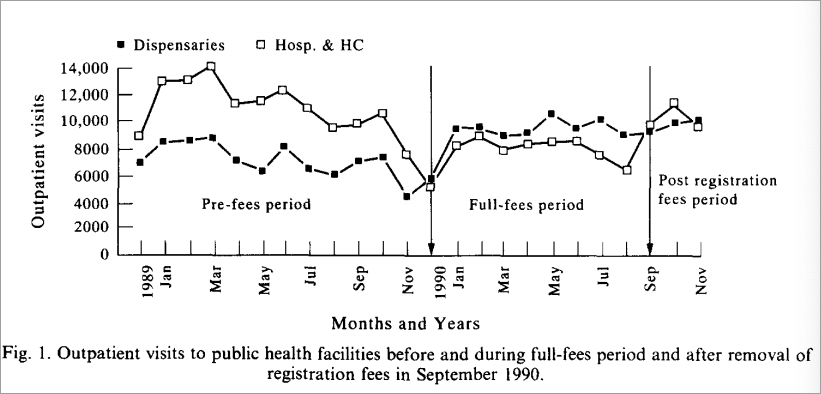
甲流疫苗在全球各国的分布极不均衡。大部分没有首先获得疫苗的国家最终的接种覆盖率低于 10%,这又影响了疫情本身的发展方向。
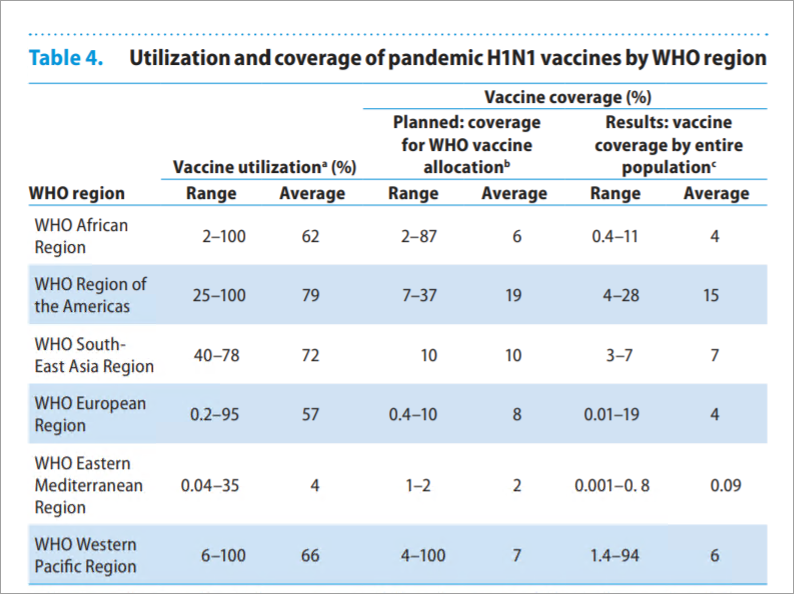
非洲和东南亚只有全球 38%的人口,却占了甲流死亡人数的 51%。非洲由于检测条件限制报告的甲流病例并不多,但根据模型估算,甲流导致的29%的呼吸系统疾病死亡发生在非洲国家,估计死亡率约为其他国家的 2 至 4 倍。
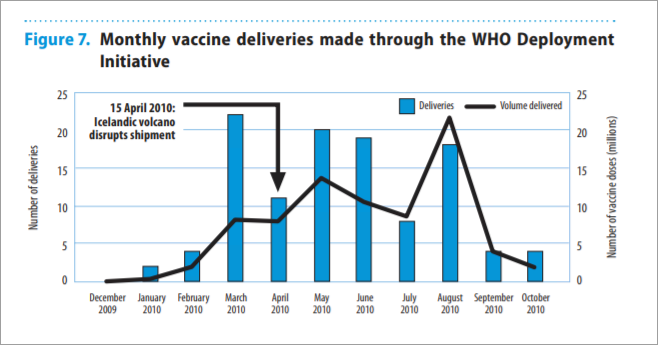
到 2010 年,WHO 和各方国际机构总算想方设法筹集到总计 7000 多万剂甲流疫苗,并对全球中低收入国家开放申请。直至 2010 年 8 月,WHO 宣布甲流在全球的大流行结束,这些国家 —— 主要是非洲各国 —— 依然需要一大波疫苗(下图黑线最高点),因为他们那里的甲流还没离开。
直到疫情结束,涉及甲流疫苗的外交问题仍是一笔糊涂账。很多发展中国家怒斥发达国家和厂商不守信用、囤积居奇;欧盟的一些人则指责大型厂商为了销售疫苗,推动 WHO 夸大甲流的危险性,病毒实际上没那么猛。
不论如何,经过这次不太成功的演练,面对更难对付的新冠,国际社会至少迅速建立了像新冠肺炎疫苗实施计划(COVAX)这样的机制。
简单来说,COVAX 想要做的事情,就是十年前没有完全实现的:通过多边机制向全球各方募款,并用这笔款项做两件事情,一个是通过在面世之前就预先采购某些疫苗,来为疫苗研发提供动力;另一个是向加入组织的各国按一定人口比例提供疫苗,并对贫困国家实施援助,来保障疫苗在不同国家之间的分配公平。
现在还不能预言这些机制肯定成功,但脱离一地鸡毛的状态,往往是成功的第一步。
为什么一定要「消灭到零」?
全球健康和公共卫生的专家往往会给人留下钻牛角尖的印象:为什么非要把传染病消灭到零?即使全球还剩几十例甚至十几例,蜗居地球的一角,也不能善罢甘休?像新冠肺炎这样的传染病,为什么不能将它控制到局部流行就结束,而是非要根除不可?
各路国际组织和慈善机构总爱说:「只要世界上还有一个地方存在 XX 病,人类就无法免于危险」。听上去似乎违背经济学原理,但不这样导致严重后果的教训很多。
脊髓灰质炎(小儿麻痹症,简称脊灰)是人类应对较为成功的传染病。由于疫苗足够给力,从上世纪 80 年代起,全球的病例数持续迅速下降,直到 21 世纪初。
但消灭脊灰的「下半场比赛」似乎更难。人类花了 20 年,让全球年新发病例从 40 万下降到两千;从两千到可预见的零,人类也已经花了 20 年,并且可能还要花更久 —— 因为这个零至今仍未到来。
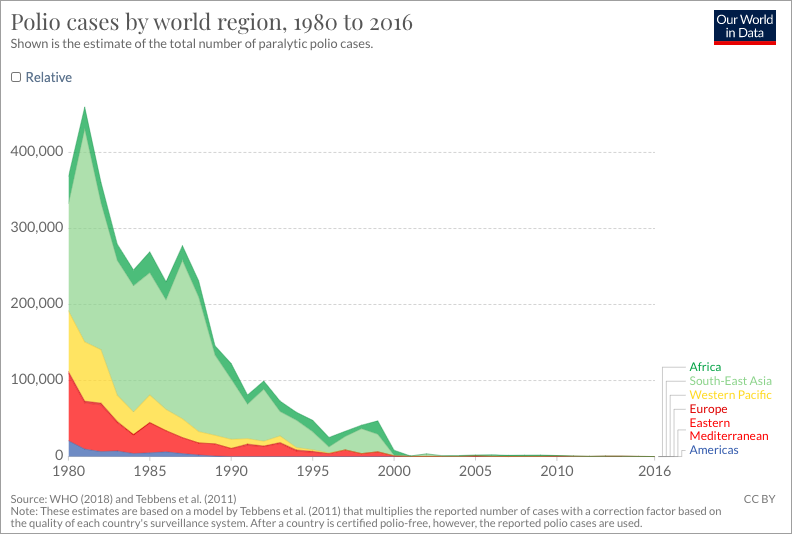
「下半场」之所以相对漫长,不是因为卫生工作者不再努力。事实上,我们与脊灰剩余的「散兵游勇」之间这个微妙的平衡,仍是靠大量疫苗接种、应急处理、积极治疗来完成的。
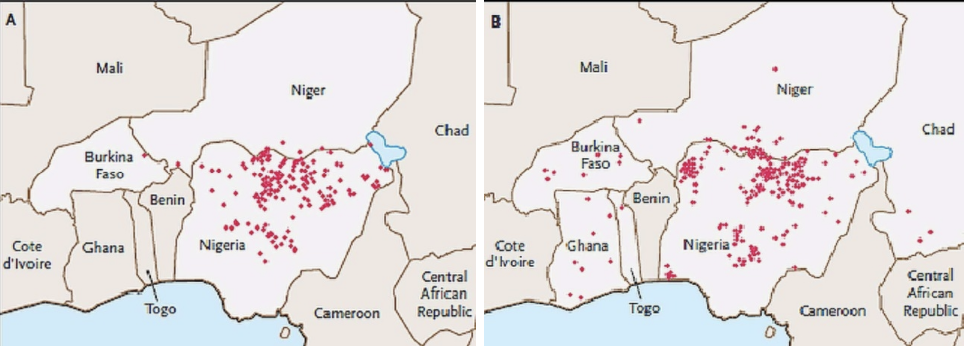
2015 年之后,全球脊灰只剩下几个「据点」,其中之一是尼日利亚。
2003 年,「非洲消灭脊髓灰质炎运动」(The Kick Polio Out of Africa campaign)正处在高峰期。就在各国全力以赴靠手提肩扛铺设疫苗冷链的时候,尼日利亚北部地区发生了严重的疫苗抵制浪潮。
尼日利亚北部的民众几乎没有获取现代医疗服务的习惯。1990 年,尼日利亚南部居民中有 50%会使用正式卫生服务,而北部只有 18%。这个比例在 2003 年更扩大到 64%对 8%。
911 事件和伊拉克战争之后,出于宗教因素,当地民众对来自西方的事物也愈发不信任。当地某些民间领袖造谣称,西方来的疫苗会导致不孕不育、艾滋病,还能致癌(注:减活疫苗确实存在极低的风险让接种者患上脊灰,但谣言没提这点)。
谣言很快引发了抵制,并波及到行政能力不强的当地政府。在尼日利亚,联邦政府主管三级/综合性医疗服务设施,而省邦政府则负责初级和中级卫生服务。由于免疫属于初级卫生服务,各省邦政府有管辖权,Kano 省政府官员直接叫停了尼日利亚全国的脊灰免疫计划。
结果在当年十月,一波新的脊灰病毒就从尼日利亚北部蔓延到全境和非洲多国。到 2006 年,尼日利亚北部五个省的脊灰病例占了全球一半以上,超过 1500 个孩子瘫痪。直到 2020 年,尼日利亚和非洲大陆的野生脊髓灰质炎才彻底消除。
目前,全球仅剩巴基斯坦和阿富汗两国尚未消灭野生脊髓灰质炎。这两个国家都长期困于战乱,2012 年至今,超过 90 名脊灰疫苗相关工作者在巴基斯坦遇袭身亡。

这两个国家都是中国的邻国。中国本土最后一例野生型脊灰感染已于 1994 年消灭,但在 2011 年,输入性脊髓灰质炎在新疆再次暴发。这波疫情很可能来自巴基斯坦。经过 4300 多万人次的应急强化免疫,2012 年 4 月,WHO 再次宣布中国消灭脊灰。
为了防输入,在无野生脊灰 20 多年后,中国仍在免疫规划中保留此项疫苗。帮邻国推进消灭脊灰工作,能尽早让中国千万新生儿少打几针,家长少折腾几次。
世界确实是相连的 —— 被细菌、病毒和寄生虫连在一起。某些角落还剩下的传染病,或许比我们想像的要与自己更相关。
也正是因此,公平分配正在一波波上市的新冠疫苗,在成本收益上做长远打算,不在任何地区留下死角,应该成为共识。


